Tecnología en medidores de glucosa: cómo funciona y qué mide
En Estados Unidos, el control de la glucosa es una parte central del autocuidado para muchas personas con diabetes y para quienes buscan entender mejor su salud metabólica. Los medidores actuales combinan química, sensores y software para convertir una muestra mínima en datos útiles: valores, tendencias y alertas.
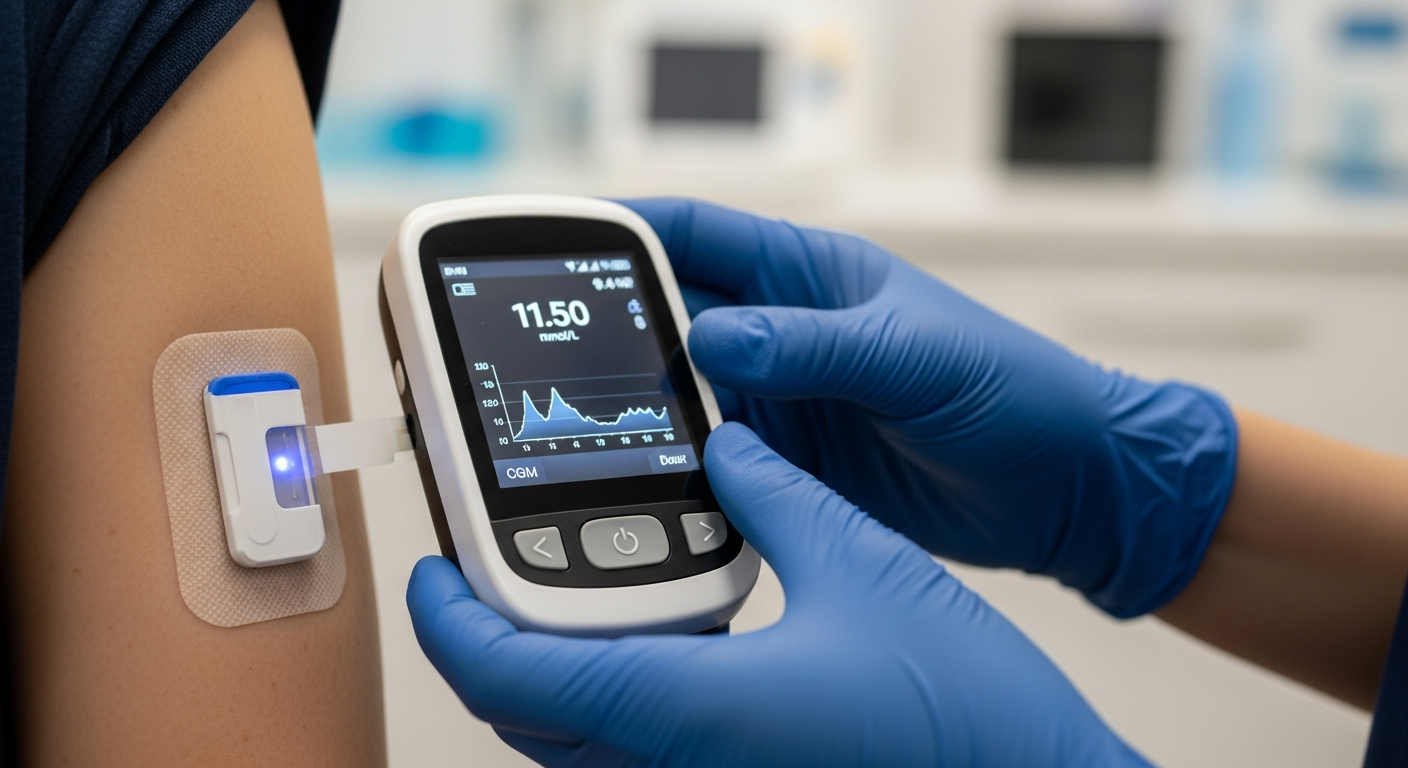
Medir la glucosa ya no consiste solo en obtener un número aislado: los dispositivos actuales transforman señales químicas o eléctricas en información que ayuda a interpretar qué está pasando en el cuerpo en distintos momentos del día. Entender qué miden exactamente y cómo lo calculan permite usar los resultados con más criterio, detectar posibles errores y conversar con el equipo sanitario con datos mejor contextualizados.
Este artículo es solo para fines informativos y no debe considerarse consejo médico. Consulte a un profesional sanitario cualificado para obtener orientación y tratamiento personalizados.
Cómo los monitores de glucosa mejoran el manejo de la diabetes
En el manejo de la diabetes, el valor de la glucosa sirve para ajustar decisiones cotidianas: alimentación, actividad física, horarios y, cuando corresponde, medicación. Un medidor capilar (punción en el dedo) ofrece una “foto” puntual, útil para confirmar síntomas o evaluar el efecto de una comida. En cambio, los sistemas de monitorización continua (MCG) aportan contexto: flechas de tendencia, patrones nocturnos y cambios rápidos. Esa información puede ayudar a identificar hipoglucemias inadvertidas, variabilidad elevada o respuestas repetidas a ciertos alimentos, y a plantear ajustes de forma más informada con el profesional de salud.
Comprendiendo la tecnología detrás de los monitores de glucosa
Los medidores capilares tradicionales se basan en tiras reactivas con enzimas. Al aplicar una gota de sangre, la glucosa reacciona (por ejemplo, con glucosa oxidasa o glucosa deshidrogenasa) y se genera una corriente eléctrica proporcional a la concentración. El dispositivo mide esa corriente (amperometría) y la convierte a unidades habituales en EE. UU., mg/dL. Este proceso depende de factores como el volumen de muestra, la calidad de la tira, la temperatura y la técnica de toma.
La MCG utiliza un filamento pequeño en el tejido subcutáneo que mide glucosa en líquido intersticial, no directamente en sangre. Por eso puede existir un desfase temporal (a menudo de minutos) respecto al valor capilar, especialmente cuando la glucosa sube o baja rápido (ejercicio, correcciones, comidas). El sensor registra señales de forma frecuente y un algoritmo estima el valor, además de la dirección y la velocidad de cambio.
Beneficios de usar monitores para el monitoreo de la salud
Además de apoyar decisiones inmediatas, estos sistemas facilitan una visión longitudinal. En MCG, métricas como tiempo en rango (por ejemplo, 70–180 mg/dL, según indicación clínica), tiempo por debajo del rango y variabilidad pueden complementar a la HbA1c para describir el control glucémico. Incluso con mediciones capilares, el registro estructurado (antes/después de comer, al despertar, antes de conducir) puede descubrir patrones.
Otro beneficio práctico es la seguridad: las alertas de MCG pueden avisar de descensos nocturnos o de subidas sostenidas. La conectividad con aplicaciones permite compartir datos con cuidadores o con el equipo sanitario, algo especialmente útil en infancia, personas mayores o quienes tienen episodios de hipoglucemia sin síntomas. Aun así, la utilidad depende de interpretar los datos con calma: una lectura aislada rara vez explica por sí sola el panorama completo.
Perspectivas de expertos para elegir el monitor adecuado
La elección suele empezar por una pregunta clínica: ¿se necesita un valor puntual fiable o una visión continua con tendencias? Para algunas personas, un medidor capilar puede ser suficiente si el plan terapéutico y la frecuencia de controles son estables. Para otras, la MCG aporta ventajas claras (tendencias, alarmas, reducción de pinchazos), siempre que el usuario se sienta cómodo con el sensor y el manejo de la app.
Expertos suelen recomendar valorar: precisión y consistencia, facilidad de uso (pantalla, tamaño, ergonomía), accesibilidad (tiras disponibles en su zona, compatibilidad con teléfono), funciones (marcadores de comidas/ejercicio, recordatorios), y necesidades personales (destreza manual, visión, tipo de trabajo, deporte). También conviene revisar cómo se gestionan los datos (exportación de informes) y qué soporte ofrece el fabricante ante incidencias, sin asumir que una función extra será útil para todos.
Conceptos erróneos comunes sobre los monitores de glucosa
Un error frecuente es asumir que todos los dispositivos “miden lo mismo” de la misma forma. La MCG estima glucosa intersticial; el capilar mide sangre capilar. En cambios rápidos, es normal que no coincidan exactamente. Otro concepto erróneo es creer que una sola cifra define el control: el contexto importa (hora, comida, estrés, actividad, enfermedad). También se suele subestimar el impacto de la técnica: manos con restos de comida, compresión del dedo, o tiras caducadas pueden alterar resultados.
Por último, es común pensar que “más datos” siempre equivale a “mejor control”. En algunas personas, la vigilancia constante puede aumentar ansiedad o fomentar correcciones excesivas. La clave es usar objetivos realistas acordados con el profesional, entender los límites del dispositivo y priorizar tendencias y patrones sobre reacciones impulsivas a cada lectura. Si hay síntomas de hipoglucemia o malestar, seguir la indicación clínica y confirmar cuando corresponda.
En conjunto, la tecnología en medidores de glucosa combina bioquímica, sensores y algoritmos para convertir una muestra mínima o una señal subcutánea en información interpretable. Saber qué fluido se está midiendo, por qué puede haber diferencias entre métodos y qué factores afectan la precisión ayuda a tomar mejores decisiones diarias y a aprovechar los informes para conversaciones clínicas más productivas.




